Tejido Nervioso
In Tejido NerviosoTejido nervioso
De Wikipedia, la enciclopedia libre
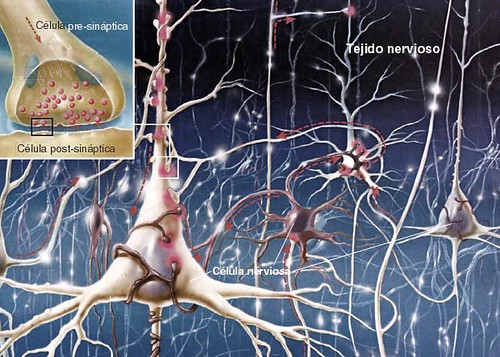
El tejido nervioso es el que forma los órganos del sistema nervioso. Está constituido por los cuerpos de las células nerviosas (neuronas) y sus prolongaciones, y por la neuroglía (células gliales).
Células
El tejido nervioso está formado por dos tipos de células:
- Células nerviosas o neuronas: De variadas formas (esféricas, piramidales, estrelladas) y con muchas prolongaciones. Están especializadas en transmitir impulsos nerviosos. Se creía antes que estas eran las únicas células que no se reproducían, y cuando mueren no se podía reponer; sin embargo, hace poco se demostró que su capacidad regenerativa es extremadamente lenta, pero no nula. Se reconocen tres tipos de neuronas:
- Las neuronas sensitivas: reciben el impulso originado en las células receptoras.
- Las neuronas motoras: transmiten el impulso recibido al órgano efector.
- Las neuronas conectivas o de asociación: vinculan la actividad de las neuronas sensitivas y las motoras.
- Células gliales: Son células nerviosas que no protegen y llevan nutrientes a las neuronas. Glia significa pegamento, es un tejido que forma la sustancia de sostén de los centros nerviosos. Está compuesta por una finísima red en la que se incluyen células especiales muy ramificadas. Se divide en:
- Glia central. Se encuentra en el SNC (encéfalo y médula):
- Astrocitos
- Oligodendrocitos
- Microglia
- Cel Epindemarias
- Glia Periférica. Se encuentra en el SNP ( ganglios nerviosos, nervios y terminaciones nerviosas):
- Células de Schwann
- Células capsulares
- Células de Müller
- Glia central. Se encuentra en el SNC (encéfalo y médula):
Neuroglias
| Nombre | Descripción | Función |
|---|---|---|
| Astroglia | Núcleo ovoide, grande, cromatina laxa. | Sostén y nutrición de las neuronas. |
| Oligodendroglia | Núcleo esférico, cromatina laxa. | Sintetiza mielina a nivel del sistema nervioso central. |
| Microglia | Núcleo alargado, cromatina regularmente densa. | Fagocitosis, es el macrófago del sistema nervioso central. |
| Célula ependimaria | Núcleo ovoide de forma ovalada, basal, cromatina laxa, con el eje mayor perpendicular a la lámina basal. | Facilita el desplazamiento del líquido cefalorraquídeo a través del conducto ependimario (son células cilíndricas ciliadas). |
| Célula del plexo coroideo | Núcleo esférico, central, cromatina laxa. | Sintetiza líquido cefalorraquídeo, a nivel de los plexos coroideos, en los ventrículos cerebrales. Forma parte de la barrera hematoencefálica. |
| Célula de Schwann | Núcleo ovoide, cromatina laxa. | Sintetiza mielina en el sistema nervioso periférico. |
| Célula satélite | Núcleo ovoide, central, cromatina laxa. | Sostiene, protege y nutre a las células ganglionares de los ganglios raquídeos. |
Durante la tercera semana del desarrollo embrionario aparece la primera manifestación del sistema nervioso como un engrosamiento del ectodermo de la región dorso medial del embrión denominada placa neural.
Véase también
Tejido Muscular
In Tejido MuscularTejido muscular
De Wikipedia, la enciclopedia libre
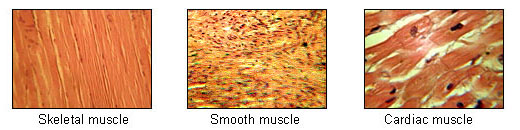
El tejido muscular, es un tejido que está formado por las fibras musculares o miocitos. Compone aproximadamente el 40 y 45% de la masa de los seres humanos y está especializado en la contracción lo que permite que se muevan los seres vivos (Reino Animal).
Como las células musculares están altamente especializadas, sus orgánulos necesitan nombres diferentes. La célula muscular en general se conoce como fibra muscular; el citoplasma como sarcoplasma; el retículo endoplásmico liso, retículo sarcoplásmico; y en ocasiones las mitocondrias, sarcosomas. A la unidad anatómica y funcional se la denomina sarcómero. Debido a que las células musculares son mucho más largas que anchas, a menudo se llaman fibras musculares; pero por esto no deben ser confundidas con la sustancia intercelular forme, es decir las fibras colágenas, reticulares y elásticas; pues estas últimas no están vivas, como la célula muscular.
Los tres tipos de músculo derivan del mesodermo. El músculo cardíaco tiene su origen en el mesodermo esplácnico, la mayor parte del músculo liso en los mesodermos esplácnico y somático y casi todos los músculos esqueléticos en el mesodermo somático. El tejido muscular consta de tres elementos básicos:
- Las fibras musculares, que suelen disponerse en haces o fascículos.
- Una abundante red capilar.
- Tejido conectivo fibroso de sostén con fibroblastos y fibras colágenas y elásticas. Éste actúa como sistema de amarre y acopla la tracción de las células musculares para que puedan actuar en conjunto. Además conduce los vasos sanguíneos y la inervación propia de las fibras musculares.
Tipos de tejido muscular
Hay nueve tipos de tejidos musculares clasificados con base en factores estructurales y funcionales. En el aspecto funcional, el músculo puede estar bajo control de la mente (músculo voluntario) o no estarlo (músculo involuntario). En lo estructural, puede mostrar bandas transversales regulares a todo lo largo de las fibras (músculo estriado) o no presentarlas (músculo liso o no estriado). Con base a esto los tres tipos de músculo son:
- Músculo estriado voluntario o esquelético: Insertado en huesos o aponeurosis, que constituye la porción carnosa de los miembros y las paredes del cuerpo. Está compuesto por células multinucleadas largas y cilíndricas que se contraen para facilitar el movimiento del cuerpo y de sus partes.
- Músculo estriado involuntario: Se forma en las paredes del corazón y se encuentra en las paredes de los vasos sanguíneos principales del cuerpo. Deriva de una masa estrictamente definida del mesenquima esplácnico, el manto mioepicardico, cuyas células surgen del epicardio y del miocardio. Las células de este tejido poseen núcleos únicos y centrales aunque algunas células pueden contener hasta dos núcleos, también forman uniones terminales altamente especializadas denominadas discos intercalados que facilitan la conducción del impulso nervioso.
- Músculo liso involuntario: Se encuentra en las paredes de las vísceras huecas y en la mayor parte de los vasos sanguíneos. Sus células son fusiformes y no presentan estriaciones, ni un sistema de túbulos T.
Función del tejido muscular
Su función principal es el movimiento que puede ser de tres tipos:
- 1. Movimiento de todas las estructuras internas: está formado por tejido muscular liso y se va a encontrar con vasos, paredes viscerales y glándulas.
- 2. Movimiento externo; caracterizado por manipulación y marcha en nuestro entorno. Se caracteriza por estar formado por músculo estriado.
- 3. Movimiento automático: funciona por sí mismo, es el músculo cardíaco. Tejido muscular estriado.
El músculo es un tejido de contraste y de movimiento, se divide en estriado, liso y cardíaco, el estriado es el voluntario y se encuentra en la mayor parte del organismo cubriendo los huesos largos (como el fémur), el liso es visceral e involuntario y se encuentra en las vísceras y otros órganos internos mientras que el cardíaco que es el de mayor importancia se encuentra en la pared del corazón y esta formado por fibras claras y obscuras además de ser involuntario.
La función es mantener un tono de las vísceras y vasos sanguíneos, mantenernos en la postura adecuada y, obviamente, el movimiento.
Los músculos de las extremidades (músculo esquelético) se contraen y así pueden mover los huesos, los flexores se contraen haciendo que la extremidad se flexione y los extensores se contraen para lo contrario.
El músculo del corazón y de las arterias se contrae para que la sangre pueda ser movilizada.
Los músculos de los intestinos, estómago y esófago se contraen armoniosamente haciendo que el bolo alimenticio progrese por el tubo digestivo.
Tejido Conectivo
In Tejido ConectivoTejido conjuntivo
De Wikipedia, la enciclopedia libre
En histología, el tejido conjuntivo (TC) —también llamado tejido conectivo—, es un conjunto heterogéneo de tejidos orgánicos que comparten un origen común a partir del mesénquima embrionario originado del mesodermo.
Así entendidos, "los tejidos conjuntivo" concurren en la función primordial de sostén e integración sistémica del organismo. De esta forma, el TC participa de la cohesión o separación de los diferentes elementos tisulares que componen los órganos y sistemas; y también se convierte en un medio logístico a través del cual se distribuyen las estructuras vásculonerviosas.
Con criterio morfofuncional, los tejidos conjuntivos se dividen en dos grupos:
- los tejidos conjuntivos no especializados.
- los tejidos conjuntivos especializados.
Concepto y nomenclatura
La denominación "tejido conjuntivo" (o "tejido conectivo") es un término genérico que agrupa diversos subtipos de tejidos; entendido así (sin ninguna aclaración) se hace referencia entonces a "los tejidos conjuntivos" en general, especializados y no especializados.
Para referirse exclusivamente al tejido conectivo no especializado, sin caer en ambigüedades, se utiliza la denominación "tejido conjuntivo propiamente dicho". El tejido conectivo propiamente dicho es aquel tipo de TC ubicuo, de función más general, menos diferenciado desde una óptica histofisiológica.
- Estroma y parénquima
A veces, también se entiende como estroma a aquellas porciones "ocupadas" por tejido conectivo propiamente dicho de tipo laxo, que con su función de sostén colabora con la histoarquitectura de un órgano; para diferenciarlo del parénquima que es la porción tisular funcional de un órgano, generalmente de tejido epitelial.
Los tejidos conjuntivos
La siguiente clasificación primaria puede aclarar el panorama sobre los distintos tipos de tejidos conectivos.
Tejido conectivo no especializado:
- Tejido conectivo laxo: (es siempre irregular)
- Tejido conectivo denso:
Tejidos conectivos especializados:
- Sangre, un caso particular
Dependiendo de los criterios histológicos usados para la clasificación de los tejidos, la sangre es considerada a grandes rasgos de dos formas diferentes. Agrupada por algunos como un tipo especializado de tejido conectivo cuya matriz es líquida (Plasma sanguíneo); otros entienden la sangre como un tejido básico más, elevando a cinco el número de tejidos primordiales: tejidos epitelial, conectivo, sanguíneo, muscular, y nervioso.
- Mesénquima, el origen
Como mesénquima embrionario, se entiende al conjunto de tejidos mesenquimales del embrión. El tejido mesenquimal es el tejido conectivo del organismo embrionario, no importa su origen. En general, se establece que los tejidos conectivos embrionarios tienen origen mesodérmico.
Con el desarrollo embrionario y luego fetal, el tejido mesenquimal "va madurando" y diferenciándose, no sólo hacia los diferentes tipos de tejido conectivo (laxo, denso, adiposo, cartilaginoso, óseo, hematopoyético y sanguíneo), sino también hacia el tejido muscular. De esta forma, múltiples estructuras parten de la diferenciación del mesénquima.
Tejido Conectivo denso modelado: El tejido conectivo denso modelado o regular, se forma por el ordenamiento paralelo de las fibras colágenas (teñidas de azul) entre las que podemos observar a los fibroblastos (núcleos ovoides de cromatina laxa) y fibrocitos (núcleos alargados de cromatina densa) que se disponen paralelos también a las fibras colágenas. Las fibras colágenas son las más abundantes y gruesas del tejido conectivo. Existen 15 tipos,siendo la colágena de tipo 1 la más abundante. Vistos al natural las fibras son de color blanquecino. Es sintetizada por: fibroblasto, osteoblasto, odontoblasto, condroblasto y célula muscular lisa. A la derecha se observa la inserción con el músculo estriado esquelético cuyo citoplasma presenta bandas oscuras y claras
Componentes del tejido
Como todo tejido, está constituido por células y componentes extracelulares asociados a las células. La sustancia fundamental y las fibras son los componentes extracelulares —conocidos genéricamente como matriz extracelular— de los cuales dependen mayormente las carácterísticas morfofisiológicas de los tejidos conectivos en general. La siguiente es una descripción de los elementos que conforman el tejido conectivo no especializado (tanto laxo como denso).
Sustancia fundamental
La sustancia fundamental (SF) es un material traslúcido, extensamente hidratado y de consistencia gelatinosa, en el que están inmersas las células y las fibras tisulares y otros componentes en solución. La fase acuosa de la SF funciona como un solvente que permite el intercambio de metabolitos (nutrientes y desechos) de una célula a otra a través del espacio intersticial.
Las características físico-químicas de la SF están dadas por su composición biológica: proteínas y glucosaminoglucanos (GAGs) asociados (proteoglicanos). Inicialmente conocidos como mucopolisacáridos ácidos, actualmente identificados como GAGs, principalmente se hallan: condroitín sulfato, heparán sulfato, queratán sulfato y ácido hialurónico. Los GAGs son macromoléculas complejas de polisacáridos (polímeros hidrófilos) asociados a proteínas, con reacción ácida y numerosos grupos aniónicos que atraen cationes solubles (principalmente Na+) con un gran efecto osmolar (por "arrastre de agua") que contribuye a la turgencia de la matriz intercelular.
En las preparaciones convencionales "se lavan" los polímeros, por ello se aplican técnicas histológicas especiales para conservar la SF en las preparaciones:
- fijación con vapores de éter-formaldehído de cortes congelados para microscopía óptica; sino,
- congelación presurizada + criosustitución + inclusión a baja temperatura para microscopía ultraestructural.
El colorante azul de toluidina presenta el fenómeno de metacromasia (vira a púrpura) al contacto con la SF. Generalmente se usan tinciones especiales: ácido peryódico de Schiff (PAS +), azul Alcián, hierro coloidal, etc.
- Otros componentes asociados
- glucoproteínas de adhesión:
- productos de excreción celular (hormonas, factores de crecimiento, quimiotácticos, etc) y más...
Fibras
Las fibras que componen la matriz intercelular pueden ser de varios tipos: fibras colágenas, fibras elásticas y microfibrillas. Por mucho, cualitativa y cuantitativamente, el cólageno es la fibra más importante y más abundante en nuestro organismo. Los fibroblastos son las principales células productoras de las fibras colágenas y elásticas; otros tipos de células de origen mesenquimal también sintetizan fibras (músculo liso, células mesoteliales, etc.) y también las células epiteliales.
- Fibras colágenas
Las fibras colágenas sirven para resistir estiramientos y están presentes en todo tipo de tejido conjuntivo en particular los tendones, los ligamentos y las fascias.
Fibras reticulares: forman parte de una red de soporte, son inelásticos presentes envolviendo órganos. Antiguamente consideradas fibras diferentes, son fibras compuestas por colágeno tipo III.
- Fibras elásticas
Las fibras elásticas están compuestas por dos tipos de proteínas: la elastina y la fibrilina. Son fibras más delgadas que las fibras colágenas y abundan en tejidos conectivos laxos. Las fibras elásticas tienen un aspecto ramificado y entramado tipo red en el TC laxo; o sino, un aspecto fibroso paralelo y de banda perforada en el TC denso. Para poder visualizar estas fibras hay que emplear técnicas tinctoriales especiales como: el método de Weigert (resorcina-fuscina) o método de Halmi (aldehído-fuscina), pues son díficilmente distinguibles con la tinción común de hematoxilina-eosina.
Son extremadamente elásticas y están adaptadas al estiramiento, pues pueden incrementar hasta 1,5 veces su longitud frente a la tracción y volver a su posición normal. Así, las fibras elásticas están presentes en tejidos y órganos donde se necesita esta propiedad física: la tráquea, las cuerdas vocales y las paredes de los vasos sanguíneos (aorta).
La elastasa pancreática es la enzima especializada en la digestión de esta proteína fibrilar.
El latirismo es una enfermedad toxicológica que afecta la síntesis de las fibras elásticas, es producida por la ingestión de la planta Lathyrus odoratus.
- Microfibrillas
La fibrilina es una glucoproteína fibrilar de 350 kD asociada especialmente a las fibras elásticas y abundante en la lámina basal de los epitelios. El Síndrome de Marfan es un trastorno hereditario (genético) del TC que afecta la síntesis normal de fibrilina.
Células del tejido conjuntivo
Aunque algunas de ellas son levemente móviles (células libres), las células del tejido conjuntivo son esencialmente fijas e inmóviles (células sésiles).
- Células mesenquimales. Son característicos en los estados embrionario y fetal como elemento celular en el tejido mesenquimal. Son las que se diferencian en los restantes tipos de células conjuntivas. Se pueden localizar en los capilares después del nacimiento.
- Fibroblastos. Células altamente basofílicas debido a su alto contenido de Retículo Endoplasmático. Llamados fibrocitos en su estado inactivo.
- Adipocitos o células adiposas. Son células que almacenan grasa, constituyendo ésta el máximo bulto de su citoplasma. Tienen funciones vitales en los seres vivos. Los adipocitos tienen la peculiar característica de no poder ejecutar la mitosis.
- Macrófagos. Células populares en el sistema inmune los cuales gozan de la característica de ser fagocitos de primera línea. También llamados histiocitos.
- Células libres
- Mastocitos. Se encuentran en la mayoría del tejido conjuntivo, su función es básicamente secretora, en particular del histamina (causante de los síntomas alérgicos), y el anticoagulante heparina.
- Células plasmáticas. Presentes en el tracto digestivo su función es la de secretar anticuerpos (especialmente IgG) al torrente sanguíneo en respuesta a una infección bacterial.
- Células reticulares. Tienen forma de estrella y participan junto con las fibras reticulares en glándulas y el sistema linfoide.
- Glóbulos blancos. Los componentes celulares del sistema inmune, de varios tipos y funciones. También llamados leucocitos.
Tejido conectivo laxo
El TC laxo se caracteriza porque la presencia de células y componentes extracelulares de la matriz en proporción es más abundante que los componentes fibrilares. Hay varios subtipos de TC laxo.
Tejido conectivo mucoso
Es un TC laxo en el que predomina la sustancia fundamental amorfa compuesta por ácido hialurónico. La celularidad es media, principalmente fibroblastos y macrófagos, irregularmente dispersos en la matriz gelatinosa.
No es frecuente hallar este tipo de tejido en el adulto, pero sí en el cordón umbilical del recién nacido, un material conocido como Gelatina de Wharton; también en la pulpa de los dientes en escasa cantidad.
Tejido conectivo reticular
El tipo reticular de TC laxo se caracteriza porque abundan las fibras reticulares argirófilas, compuestas por colágeno de tipo III. Dan un aspecto de entramado de red tipo malla, en el que se distribuyen los fibroblastos esparcidos por la matriz. El TC reticular compone la estroma de la médula ósea, el bazo, los ganglios linfáticos y el timo, dando sustento y armazón microclimático al parénquima.
Tejido mesenquimal
El tejido mesenquimal compone el mesénquima embrionario, o la totalidad de los tejidos conectivos diferenciados y en diferenciación en el embrión. Estos tejidos primariamente tienen una consistencia laxa y son ricos en células mesenquimales que por diferenciación aportan células específicas para cada tipo de tejido maduro.
Tejido conectivo denso o fibroso
El tejido conectivo denso puede adoptar dos tipos básicos de configuraciones:
Tejido conectivo denso regular
Es el tipo de TC que forma los tendones, aponeurosis, ligamentos y en general estructuras que reciben tracción en la dirección hacia la cual se orientan sus fibras colágenas. Estas fibras se hallan dispuestas en una forma ordenada, paralela una de otra, lo que proporciona la máxima fortaleza.
En los tendones la conformación de las fibras es la común, paralelas entre sí y con fibroblastos (llamados tendinocitos en esta estructura) entre fibra y fibra. También presenta el tendón un TC denso en la periferia del mismo, que padece fibras no tan paralelas, llamado epitendón. Por último, vamos a encontrar rodeando a cada fascículo del tendón, un tejido llamado endotendón.
En las aponeurosis encontramos fibras de colágeno paralelas la una de la otra, pero ordenadas en capas y en disposición ortogonal, esto es una capa puesta a 90º sobre la capa inferior.
En los ligamentos no cambia la forma de la de los tendondes, a excepción de ligamentos de determinadas partes del cuerpo en donde se necesita más elasticidad, como por ejemplo el ligamento amarillo en la columna vertebral. En estos lugares, los ligamentos tienen una mayor cantidad de fibras elásticas que colágenas, y en forma no tan regular. Son los llamados ligamentos elásticos.
Tejido conectivo denso irregular
Presente en las cápsulas del hígado, ganglios linfáticos, riñón, intestino delgado y dermis. Basicamente se encuentra formando la capsula de todos los organos a exepcion del Pancreas que es un Tejido Conectivo Aerolar Laxo. En este tejido conectivo denso irregular encontraremos fibras de colágeno dispuestas en una forma aleatoria, y muy poca sustancia fundamental. Esto proporciona protección contra el estiramiento excesivo de los órganos ya mencionados.
Histofisiología
Funciones normales
- Sostén estructural
- Sostén metabólico y nutricional.
- Almacenamiento de reservas energéticas.
Inflamación y reparación
- Protección antiinfecciosa.
- Reparación de lesiones.
Enfermedades del tejido conectivo
- Enfermedades reumatológicas
- Enfermedades mixtas del tejido conectivo
- Mucocele